क्या है मंकीपॉक्स?
मंकीपॉक्स को इसका नाम 1958 में मिला, जब प्रयोगशाला के कई बन्दरों में इस वायरस के होने की पुष्टि हुई.
यह एक जूनोटिक वायरल रोग है, जिसका अर्थ है कि यह जानवरों से मनुष्यों में फैल सकता है और इनसान से इनसान में भी इसका प्रसार हो सकता है.
मानव मंकीपॉक्स की पहचान पहली बार 1970 में काँगो लोकतांत्रिक गणराज्य (DRC) में एक नौ महीने के लड़के में हुई थी, वो भी एक ऐसे क्षेत्र में जहाँ 1968 में चेचक (smallpox- एक नज़दीकी श्रेणी) को समाप्त कर दिया गया था.
मंकीपॉक्स के रोगियों में पहले देखे गए लक्षण चेचक के समान लक्षण जैसे हैं, लेकिन यह चिकित्सकीय रूप से कम गम्भीर है (1980 में दुनिया भर में चेचक को ख़त्म कर दिया गया था). 2003 में, अफ़्रीका के बाहर मंकीपॉक्स का पहला मामला, अमेरिका में दर्ज किया गया था और इसे संक्रमित पालतू प्रैरी कुत्तों के सम्पर्क से जोड़ा गया था.
हालाँकि इसका नाम मंकीपॉक्स है, लेकिन कृंतक जैसे गैम्बियन विशाल चूहे या पेड़ों की गिलहरी जैसे अधिकांश जानवर इससे संक्रमित हो सकते हैं, और फिर ये आगे लोगों को संक्रमित करते हैं.
यह आमतौर पर कहाँ पाया जाता है?
मंकीपॉक्स सबसे अधिक मध्य और पश्चिमी अफ़्रीका के वर्षा वनों में पाया जाता है, और वह जानवर, जिनमें ये वायरस हो सकता है वे यहाँ के मूल निवासी हैं, व यह रोग स्थानिक है. इन देशों में यह बीमारी, तेज़ी से शहरी क्षेत्रों में देखी जा रही है.
कभी-कभी, यह उन लोगों में भी पाया जा सकता है, जो इन देशों का दौरा करने के बाद संक्रमित हुए हों.
इस बीमारी के लक्षण क्या हैं?
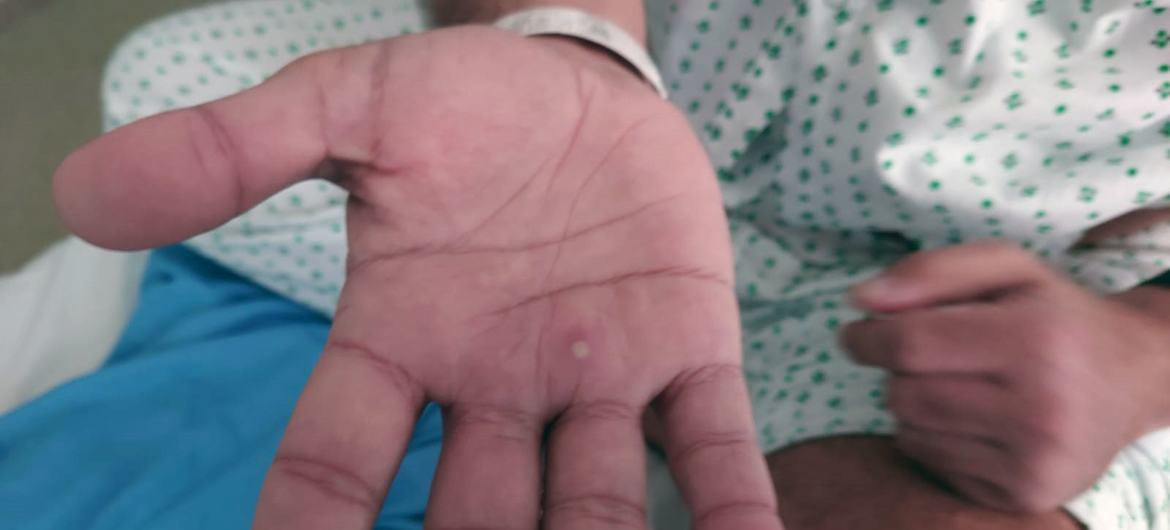
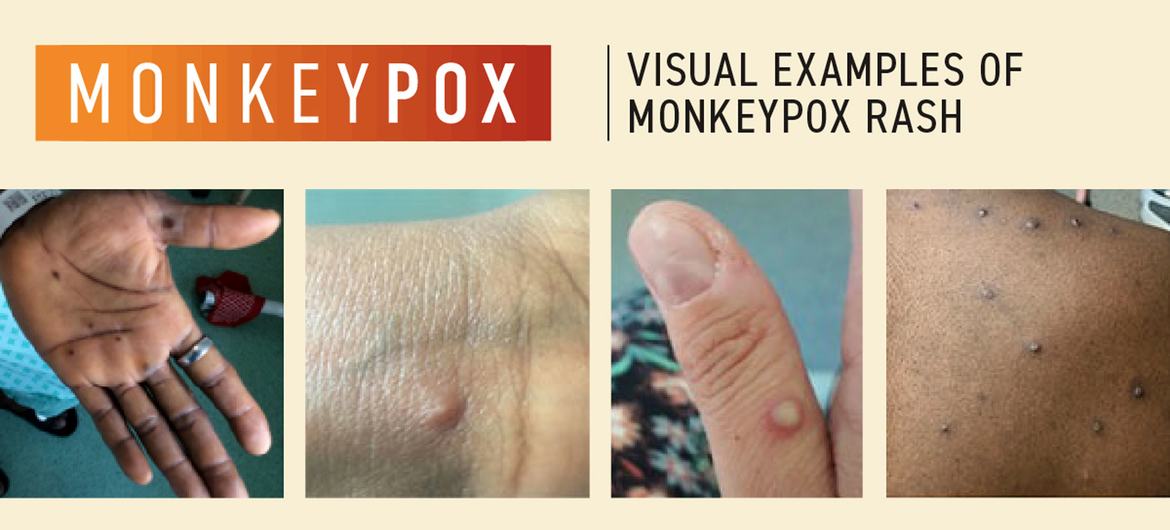
लक्षणों में आमतौर पर बुख़ार, तेज़ सिरदर्द, मांसपेशियों में दर्द, पीठ दर्द, शरीर में ऊर्जा की कमी, सूजी हुई गाँठें और त्वचा पर चकत्ते या घाव शामिल हैं.
त्वचा पर ये दाने और चकत्ते, आमतौर पर बुख़ार की शुरुआत के पहले या तीसरे दिन होते हैं. ये घाव चपटे या थोड़े उभरे हुए हो सकते हैं, जिनमें साफ़ या पीले रंग का तरल पदार्थ भरा होता है, फिर सूखकर इनकी पपड़ी बनकर गिर जाती है.
घावों की संख्या भिन्न हो सकती है, कुछ से लेकर कई हज़ार तक. शुरूआत में दाने ज़्यादातर चेहरे, हाथों की हथेलियों और पैरों के तलवों पर दिखाई देते हैं. वे मुँह, गुप्तांगों और आँखों में भी हो सकते हैं.
क्या मंकीपॉक्स से लोगों की जान जा सकती है?
ज़्यादातर मामलों में, मंकीपॉक्स के लक्षण कुछ हफ्तों के भीतर अपने आप दूर हो जाते हैं, लेकिन जिन देशों में यह स्थानिक है, वहाँ सामने आए तीन से छह प्रतिशत मामलों में, यह चिकित्सीय जटिलताओं और यहाँ तक कि मृत्यु का कारण बन सकती है.
नवजातशिशुओं, बच्चों और प्रतिरोधक क्षमता की कमी वाले लोगों को इस बीमारी से अधिक गम्भीर लक्षणों और मृत्यु का ख़तरा हो सकता है.
गम्भीर मामलों में, लक्षणों में त्वचा में संक्रमण, निमोनिया, भ्रम और आँखों में संक्रमण शामिल हैं, जो दृष्टि हानि का कारण बन सकते हैं. कई जानलेवा मामले, बच्चों या ऐसे लोगों में होते हैं जिन्हें अन्य स्वास्थ्य समस्याएँ होती हैं.
मंकीपॉक्स का संक्रमण जानवरों से इनसानों में कैसे होता है?
कृंतक और नर वानर (प्राइममेट) जैसे संक्रमित जानवरों के साथ शारीरिक सम्पर्क में आने पर यह वायरस लोगों में फैल सकता है.
जंगली जानवरों, विशेष रूप से बीमार या मृत (उनकी त्वचा, माँस और रक्त के सम्पर्क) के साथ असुरक्षित सम्पर्क से बचकर, इसे जानवरों से मनुष्य में फैलने का जोखिम कम किया जा सकता है.
यह अत्यन्त महत्वपूर्ण है कि भोजन के लिये माँस या जानवरों के अंगों को ठीक से उबाला और पकाया जाए, विशेषकर उन देशों में, जहाँ मंकीपॉक्स स्थानिक है.
यह एक व्यक्ति से दूसरे व्यक्ति में कैसे फैलता है?
यह वायरस किसी ऐसे व्यक्ति के साथ शारीरिक सम्पर्क में आने से फैलता है, जिसमें इस बीमारी के लक्षण होते हैं. चकत्ते, शरीर के तरल पदार्थ (जैसे तरल पदार्थ, मवाद, या त्वचा के घावों से रक्त), और पपड़ी विशेष रूप से संक्रामक हैं.
अल्सर या त्वचा पर घाव भी संक्रामक हो सकते हैं क्योंकि इसमें थूक के माध्यम से वायरस फैल सकता है. संक्रमित व्यक्ति के सम्पर्क में आने वाली वस्तुओं के सम्पर्क में आने से- जैसे कपड़े, बिस्तर, तौलिये - या खाने के बर्तन जैसी वस्तुएँ भी संक्रमण का कारण बन सकती हैं.
जिन लोगों को यह बीमारी है वे तब अधिक संक्रामक होते हैं जब उनमें लक्षण दिखते हैं (आमतौर पर पहले दो से चार सप्ताह के भीतर). यह स्पष्ट नहीं है कि जो लोग लक्षणहीन होते हैं वे बीमारी को फैला सकते हैं या नहीं.
इससे संक्रमित होने का जोखिम किसे है?
किसी भी व्यक्ति के, लक्षण वाले व्यक्ति या संक्रमित जानवर के साथ शारीरिक सम्पर्क में आने पर, उसे संक्रमण का ख़तरा बढ़ जाता है.
जो लोग संक्रमित लोगों के साथ रहते हैं उनमें संक्रमण का ख़तरा अधिक होता है. स्वास्थ्य कर्मचारी, अपने कामकाज की प्रवृत्ति के कारण ज़्यादा जोखिम में हैं.
किशोरों और युवाओं की तुलना में, बच्चों में अक्सर गम्भीर लक्षण होने की अधिक सम्भावना होती है.
यह वायरस, गर्भवती महिला के गर्भ में प्लेसेंटा के माध्यम से उसके अजन्मे बच्चे में, या बच्चे के संक्रमित माता-पिता के सम्पर्क में आने से, प्रसव के दौरान या बाद में, और त्वचा से त्वचा के सम्पर्क के ज़रिये भी फैल सकता है.
ख़ुद और अन्य की सुरक्षा कैसे की जा सकती है?
आप, उन लोगों के साथ सम्पर्क सीमित करके संक्रमण के जोखिम को कम कर सकते हैं, जिन्हें यह बीमारी होने का सन्देह हो, या रोग की पुष्टि हो चुकी हो.
संक्रमित लोगों के साथ रहने वालों को, संक्रमित व्यक्ति को अलग-थलग रहने व सामाजिक दूरी बनाने के लिये प्रोत्साहित करना चाहिये और यदि सम्भव हो तो, छिली हुई त्वचा को ढ़क कर रखना चाहिये (उदाहरण के तौर पर, दाने के ऊपर कपड़े पहनकर).
संक्रमित व्यक्ति के क़रीब होने पर फ़ेस मास्क पहनना महत्वपूर्ण है, ख़ासतौर पर अगर उन्हें खाँसी हो या मुँह में छाले हों, या फिर संक्रमित व्यक्ति के कपड़े या बिस्तर को छूते समय. एक बार प्रयोग करने के बाद फेंक दिये जाने वाले दस्ताने पहनें, ताकि त्वचा से त्वचा के सम्पर्क से बच सकें.
अपने हाथों को बार-बार साबुन और पानी से धोएँ या अल्कोहोल-आधारित हैण्ड सैनिटाइज़र का उपयोग करें, विशेष रूप से संक्रमित व्यक्ति के सम्पर्क में आने के बाद, उनके कपड़ों (चादरों और तौलियों सहित), या अन्य वस्तुओं या सतहों (जैसे बर्तन या भोजन) को छूने के बाद.
सभी दूषित सतहों को साफ़ और कीटाणुरहित करें व दूषित कचरे (जैसे ड्रैसिंग) का उचित निपटान करें, और संक्रमित व्यक्ति के कपड़े, तौलिये, चादरें और खाने के बर्तनों को गर्म पानी और डिटर्जेंट से धोएँ.
संक्रमित होने का सन्देह होने पर मुझे क्या करना चाहिये?
यदि आपको लगता है कि आपके लक्षण मंकीपॉक्स से सम्बन्धित हो सकते हैं, या आप किसी ऐसे व्यक्ति के सम्पर्क में आए हों जिसमें ये लक्षण हैं, या फिर आपको संशय हो कि आपको संक्रमित होने की सम्भावना है, तो तुरन्त अपने चिकित्सक को सूचित करें.
हो सके तो ख़ुद को एकान्तवास में रखें और अन्य लोगों के साथ नज़दीकी सम्पर्क से बचें. अपने हाथों को बार-बार धोएँ और दूसरों को संक्रमण से बचाने के लिये ऊपर दिये गए चरणों का पालन करें. साथ ही, आपके डॉक्टर, या अन्य स्वास्थ्य पेशेवर को परीक्षण के लिये नमूना लेना चाहिये ताकि आपको सही देखभाल मिल सके.
लक्षण आमतौर पर दो से चार सप्ताह तक रहते हैं और बिना उपचार के अपने आप चले जाते हैं.
क्या इस बीमारी के लिये कोई टीका उपलब्ध है?
चेचक की रोकथाम के लिये कई टीके विकसित किये गए हैं, जो कुछ सुरक्षा प्रदान करते हैं.
चेचक के एक टीके को (MVA-BN, जिसे Imvamune, Imvanex, या Jynneos के रूप में भी जाना जाता है), मंकीपॉक्स की रोकथाम में उपयोग के लिये हाल ही में, 2019 में विकसित किया गया था और मंज़ूरी भी दी गई थी, लेकिन यह अभी तक व्यापक रूप से उपलब्ध नहीं है.
विश्व स्वास्थ्य संगठन (WHO), वैक्सीन के निर्माता के साथ मिलकर इसकी पहुँच बेहतर बनाने में जुटे है. जिन लोगों को पहले चेचक का टीका लग चुका है, उन्हें भी कुछ सुरक्षा रहेगी.
क्या इस बीमारी का कोई इलाज है?
ज़्यादातर लक्षण, बिना उपचार के अपने आप चले जाते हैं. यदि सम्भव हो तो इसे सूखने दें या उस हिस्से का ध्यान रखें. महत्वपूर्ण है कि अगर हो सके तो इसे एक नम पट्टी से ढ़ककर इसकी देखभाल करें.
आँखों या मुँह के छालों को छूने से बचें. जब तक आपकी दवा में कोर्टिसोन नहीं है, तब तक माउथवॉश और आई ड्रॉप का उपयोग किया जा सकता है.
गम्भीर मामलों के लिये, एक एण्टीवायरल एजेंट जिसे टेकोविरिमैट (tecovirimat) के रूप में जाना जाता है, और जिसे चेचक के इलाज के लिये बनाया गया था, पशु व मानव अध्ययनों के आँकड़ों के आधार पर 2022 में इसे मंकीपॉक्स के लिये यूरोपीय मेडिसिन एजेंसी (ईएमए) ने लाइसेंस दिया है. यह अभी तक व्यापक रूप से उपलब्ध नहीं है.
वर्तमान प्रकोप के बारे में हम क्या जानते हैं?
मई 2022 में, गैर-स्थानिक क्षेत्रों में 10 से अधिक देशों में मामले सामने आए है और अतिरिक्त मामलों की जाँच की जा रही है. आप WHO से मामलों की नवीनतम जानकारी यहाँ प्राप्त कर सकते हैं.
मई 2022 तक, सामने आए मामलों और स्थानिक देशों से यात्रा के बीच कोई स्पष्ट सम्बन्ध सामने नहीं आया है. साथ ही संक्रमित जानवरों से भी कोई कड़ी नहीं जुड़ी है.
प्रत्येक मामले में संक्रमण के स्रोत को निर्धारित करने और चिकित्सा देखभाल प्रदान करने एवं आगे प्रसार को सीमित करने के लिये, प्रभावित देशों में अध्ययन जारी हैं.
यूएन स्वास्थ्य एजेंसी (WHO) सभी प्रभावित देशों के साथ काम कर रही है, ताकि निगरानी में सुधार लाया जा सके और प्रसार को रोकने व संक्रमित लोगों की देखभाल के विषय में एक मार्गदर्शक की भूमिका भी निभा रहा है.
क्या इस बीमारी का एक बड़े प्रकोप में बदलने का कोई ख़तरा है?
मंकीपॉक्स को आमतौर पर अत्यधिक संक्रामक नहीं माना जाता है क्योंकि यह संक्रमित व्यक्ति के साथ शारीरिक सम्पर्क से होता है (उदाहरण के लिये, त्वचा से त्वचा का सम्पर्क). सामान्य लोगों में इसके प्रसार का कम जोखिम है.
हालाँकि, WHO ने इस प्रकोप को अपनी उच्च प्राथमिकता पर रखा है ताकि इसे आगे फैलने से रोका जा सके; कई वर्षों से मंकीपॉक्स को एक प्राथमिकता रोगाणु (priority pathogen) माना गया है. संयुक्त राष्ट्र की एजेंसी के लिये, इस वारयस के प्रसार को समझना और अधिक लोगों को संक्रमित होने से बचाना एक प्राथमिकता है.
इस नई स्थिति के बारे में जागरूकता बढ़ाने से, इसे आगे फैलने से रोकने में मदद मिलेगी.
क्या मंकीपॉक्स एक यौन संचारित संक्रमण है?
शारीरिक सम्पर्क सहित यौन सम्पर्क के ज़रिये, यह वारयस एक व्यक्ति से दूसरे व्यक्ति में फैल सकता है. यह फिलहाल अस्पष्ट है कि क्या यह यौन संचरण के माध्यम से फैल सकता है (उदाहरण के लिये, वीर्य या योनिक तरल पदार्थ के ज़रिये). हालाँकि, यौन सम्बन्ध बनाने के दौरान, घावों के साथ त्वचा से त्वचा का सीधा सम्पर्क वायरस फैला सकता है.
कभी-कभी जननांगों और मुँह में चकत्ते दिखाई दे सकते हैं, जो संभवतः यौन सम्पर्क के दौरान संचरण की वजह हो सकते हैं. इसलिये, इन भागों में से किसी एक में घाव होने पर, मुँह से त्वचा का सम्पर्क, संचरण का कारण बन सकता है.
चकत्ते कुछ यौन संचारित रोगों, जैसे दाद और उपदंश (Herpes and Syphills) से भी मिलते-जुलते हो सकते हैं. इससे यह भी समझ आता है कि यौन स्वास्थ्य क्लीनिकों में इलाज करवा रहे पुरुषों के बीच मौजूदा प्रकोप के कई मामलों क्यों सामने आए हैं.
संक्रमित होने का जोखिम केवल यौन सक्रिय लोगों या पुरुषों के साथ यौन सम्बन्ध रखने वाले पुरुषों तक ही सीमित नहीं है. कोई भी व्यक्ति जो किसी संक्रामक व्यक्ति के साथ नज़दीकी शारीरिक सम्पर्क रखता है, वह जोखिम में है.
पूर्वाग्रहों से भरे ऑनलाइन सन्देशों पर WHO की प्रतिक्रिया?
WHO ने स्पष्ट करते हुए कहा है कि इस प्रकोप के कारण लोगों के कुछ समूहों को कलंकित करने वाले सन्देश संचारित करना सर्वथा अस्वीकार्य है.
मंकीपॉक्स से ग्रस्त किसी व्यक्ति के साथ किसी भी तरह का शारीरिक सम्पर्क रखने वाला कोई भी व्यक्ति जोखिम में हैं फिर चाहे वह कोई भी हो, कुछ भी करते हों, उन्होंने किसी के भी साथ यौन सम्बन्ध बनाए हों, या कोई भी अन्य कारक.
यूएन स्वास्थ्य संगठन का मानना है कि किसी भी बीमारी के कारण लोगों को कलंकित करना अस्वीकार्य है. जो भी व्यक्ति संक्रमित हो गया है, या जो अस्वस्थ लोगों की देखभाल में मदद कर रहा है, उसका समर्थन देना चाहिये: लांछन लगाने से स्थिति बिगड़ सकती है और प्रकोप को ख़त्म करने के प्रयास धीमे हो सकते हैं.




.png)






.jpeg)

Comment List